Боль в спине в области поясницы
Боль в спине в области поясницы
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.

Острая или хроническая боль в спине в области поясницы сопровождает ряд заболеваний позвоночника и внутренних органов. Для первичной диагностики можно обратиться к врачу общей практики, неврологу. При обследовании назначают анализы крови, мочи, ультрасонографию, компьютерное, магнитно-резонансное сканирование. Если болит позвоночник в области поясницы, лечение требуется не всегда: безобидное функциональное расстройство купируется самостоятельно при изменении поведенческих привычек. При явной патологии схема терапии зависит от инициирующего фактора.
Рассказывает специалист «Лаборатории движения»

Дата публикации: 22 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Основные причины боли в пояснице
К сожалению, многие люди пытаются самостоятельно избавиться от боли в спине, точно не зная ее источника. Ошибочно предполагая перегрузку околопозвоночных мышц, пациенты парятся в бане, втирают согревающие мази. Подобное самолечение может быть опасно для здоровья. Поясничные боли нередко свидетельствуют о воспалениях и опухолях пищеварительной, мочевыделительной, репродуктивной системы. Со стороны спины боли в ребрах могут возникать при неврологических нарушениях, деформациях позвоночника, сбоях в работе сердца. Висцеральные боли проводятся симпатическими волокнами, которые иннервируют внутренние органы. Сигнал поступает по спинномозговым проекционным путям — из спинного мозга к ЦНС. Основные триггеры возникновения и передачи болевого импульса — это внезапное повышение давления в полых органах или растяжение их стенок (фиброзных капсул).

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Желудочно-кишечный тракт
К раздражению нервов, иннервирующих ЖКТ, приводит рецидив хронических болезней. Боли в ребрах появляются при обострении:
- Язвы желудка. Заболевание развивается из-за поражения слизистой оболочки бактериями хеликобактер пилори, а также на фоне злоупотребления алкоголем, стрессов, нездорового питания, запущенного гиперацидного гастрита. Особенно интенсивную болезненность вызывает пенетрирующая (осложненная) язва с захватом смежных тканей.
- Панкреатита – воспаления поджелудочной железы (ПЖ). Боли охватывают эпигастрий, левое подреберье, отдают под лопатку, в левую руку, усиливаются после еды, в положении лежа, часто сопровождаются фебрильной температурой (38-39℃), расстройством стула, повышенным газообразованием, тошнотой с выбросом рвотных масс, содержащих желчь.
Триггерами к развитию воспалений могут служить камни в желчном пузыре, запущенная язва двенадцатиперстной кишки, алкоголизм. Заболеть можно из-за некорректного приема стероидных гормонов, пристрастия к пище, богатой животными жирами.
Онкологическая опухоль ПЖ
Болезненно протекает рак головки поджелудочной. Новообразование локализуется преимущественно в протоках, и по мере разрастания сдавливает нервы, вызывая интенсивные рези в верхней половине живота с иррадиацией в поясницу.
Сакродинию — ноющие отраженные боли на пояснично-крестцовом уровне инициируют колит или энтероколит. Оба заболевания связаны с воспалительными процессами, протекающими в кишечнике. Сильнейшая болезненность отмечается во время приступа аппендицита. Особенно если воспаленный отросток слепой кишки (аппендикс) отличается низким или ретроцекальным, то есть задним анатомическим расположением. Кроме этого, сакродиния беспокоит при раке и мукоцеле аппендикса – аномальном расширении просвета отростка при чрезмерном накоплении слизи.
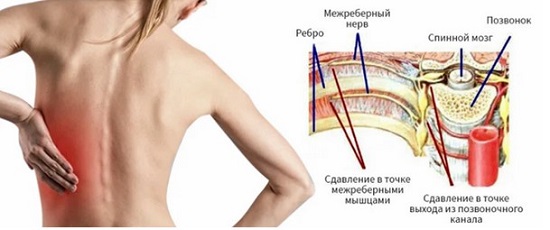
Межреберная невралгия
Спинные боли (дорсалгия) начинаются внезапно, как «прострел», распространяется по ходу грудных спинномозговых нервов, опоясывая тело. Интенсивность ощущений резко увеличивается при любых поворотах торса, кашле, глубоком вдохе. Сильно колет под ложечкой, под лопатками, в пояснице. Причиной болей в спине под ребрами становится:
- нервно-мышечное воспаление, на фоне реактивации вируса герпеса, «спящего» в организме. Обострению способствует снижение иммунитета, переохлаждение, длительный стресс, заражение ОРВИ.
- компрессия нервных волокон. Ущемление спинномозговых корешков происходит из-за непроизвольного сокращения позвоночной мускулатуры при остеохондрозе и его осложнениях.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Остеохондроз и межпозвонковая грыжа
Остеохондроз – дегенеративно-дистрофические изменения суставных фиброзно-хрящевых дисков и костей. Постепенно уменьшается интервал между соседними позвонками. Они сдвигаются с анатомических позиций, пережимая сосуды, а также нервные окончания на участке их выхода из позвоночного канала. Трансформация происходит при нарушении трофики позвоночных структур из-за неправильной осанки, нерациональных физических нагрузок. Вертеброгенный болевой синдром вызван сдавливанием спинномозговых нервных корешков. Межпозвонковая грыжа – осложнение остеохондроза, характеризуется расслоением и выпиранием диска между позвонками, и еще более тяжелой компрессией спинальных корешков.
Нарушение сердечной деятельности
Жжение и боли в грудной клетке (торакалгия), с отражением в солнечное сплетение, левую руку и шею — признак приступа стенокардии или инфаркта миокарда. Состояние усугубляет физическое и эмоциональное напряжение пациента. Параллельно появляются:
- одышка;
- холодный пот;
- тошнота;
- тахикардия;
- слабость;
- головокружение;
- высокая тревожность, страх смерти.
Подавляющее большинство подобных случаев провоцирует коронарный атеросклероз. Из-за закупорки коронарных артерий холестериновыми бляшками сердечная мышца не получает питательных веществ и кислорода. Недостаточность кровообращения приводит к органической и функциональной неполноценности миокарда, замене работоспособной ткани на соединительные волокна. При окклюзии (абсолютной непроходимости сосуда) сердечная деятельность останавливается. Отсутствие экстренной реанимации приводит к смерти пациента.
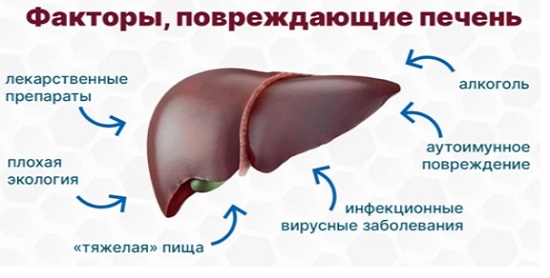
Висцеральная опоясывающая боль в спине, в области ребер характерна для желчнокаменной болезни и воспаления желчного пузыря (холецистита). Острая резь в правом подреберье с иррадиацией под лопатку, в эпигастрий называется печеночная колика. Она возникает при остановке оттока желчи и повышении внутрипузырного давления. Причиной становится движение конкрементов, которые закупоривают желчевыводящие пути. При холецистите без камнеобразования боли инициирует заражение патогенными бактериями.
Патологии печени длительное время протекают безболезненно, поскольку в ее паренхиме нет нервных окончаний. При прогрессирующем циррозе, гепатозе боли проявляются на стадии увеличения печени в объеме. Это приводит к растяжению фиброзной оболочки, иннервируемой межреберными нервами. До появления дискомфорта в правом боку обратить внимание нужно на такие симптомы, как:
- постоянная горечь во рту;
- внезапные гематомы на теле без травматических повреждений (ушиба, удара);
- пожелтение глазных яблок, слизистых оболочек, кожных покровов.
У гепатобилиарных нарушений многофакторная этиология – от генетических аномалий до погрешностей в рационе.
Гинекология
У женщин боли внизу спины сопутствуют выраженным колебаниям гормонального фона, особенно в предклимактерический и предменструальный период. Во время беременности поясницу тянет из-за увеличения массы тела, а также из-за сдавливания абдоминальных органов маткой, растущей в объеме. Люмбалгия – ноющие подострые или хронические поясничные боли, хорошо знакомы женщинам с сальпингитом, сальпингоофоритом, опущением и опухолями матки (миомой, фибромой). В крестцовый отдел отдает прогрессирующая болезненность в проекции маточных труб при внематочной беременности.
Урология
При урологических проблемах выраженная люмбалгия сопровождает:
- дисфункциональные расстройства накопления, фильтрации и выведения мочи;
- инфекционно-воспалительные поражения мочевыводящих путей и почек (пиелонефрит, гломерулонефрит, цистит).
Нестерпимые рези – почечная колика — появляются при движении конкрементов по мочеточнику. В результате камень закупоривает мочевыводящие пути, останавливая отвод урины. При этом резко повышается внутрилоханочное давление, происходит спастическое сокращение мышц мочеточника, отек паренхимы и растяжение фиброзной капсулы, где сосредоточены чувствительные рецепторы.
«Три кита» поясничных болей
Боль сама по себе, как явление – «сторожевой механизм», предохраняющий человека от болезней. Именно болевой сигнал тела об опасности для здоровья наиболее понятен человеку. После его получения мозг активизирует защитные силы, а пациент, благодаря вовремя полученному сигналу, идет к врачу, который выявляет патологию на стадии, в которой ее можно излечить. Поэтому игнорировать боль в пояснице (как и других частях организма) нельзя, а нужно обращать на нее внимание докторов-профессионалов.
Причинами болей позвоночной этиологии принято считать три основные медицинские проблемы.
Остеохондроз – причина поясничных болей
Более тридцати процентов пациентов, которые жалуются на поясничные боли, имеют их причиной дистрофические патологические изменения позвоночника, объединенные медицинским термином «остеохондроз». Что это такое?
Важно! Остеохондроз это комплексные изменения, которые совершаются в костных и связочных позвоночных сегментах и обусловлены дегенеративными поражениями дисков, соединяющих позвонки. Также в значение термина входит образование остеофитных наростов, тревожащих нервы и вызывающих болевую реакцию.
Что происходит с межпозвонковым диском при поражении остеохондрозом. Поскольку это двояковыпуклая линза, входящая обеими выпуклостями в соответствующие углубления соединяемых позвонков, любое ее повреждение, в виде трещины или возникшего на ней нароста, делает позвонок более подвижным.
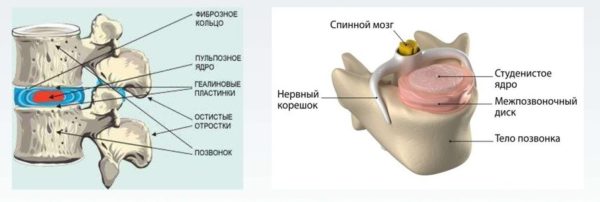
Как только он сдвигается, сужается канальный просвет, зажимая идущий по нему нервный корешок.
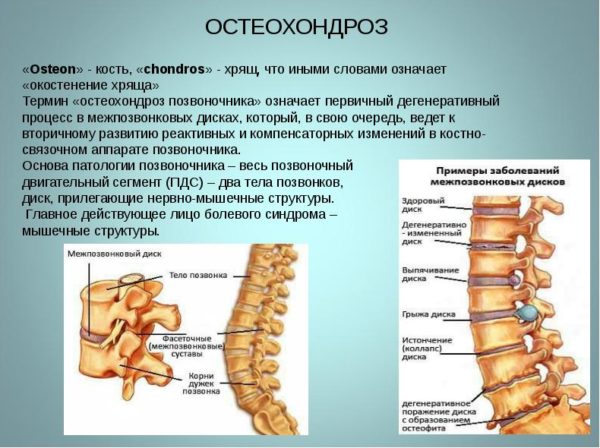
Кстати. Пациенты с остеохондрозом подвергаются довольно сильному испытанию болью, поскольку, совместно с раздражением нервов, происходит разрыв мембран и межпозвонковых перегородок. Это высвобождает вещества, несущие дополнительное раздражение болевым рецепторам.
Причина остеохондроза не единична, но главной медики называют нарушенный жиро-солевой обмен. Также это, в более редких случаях, может быть врожденная аномалия. Способствующими факторами являются сквозняки, мышечное перенапряжение, инфекции и механические травмы.

Межпозвонковая грыжа как стадия остеохондроза
Когда поражение остеохондрозом входит в позднюю стадию без должного лечения, диск выпячивается и образует межпозвонковую грыжу. Наиболее часто этот процесс происходит в пожилом возрасте, и на уровне четвертого и пятого поясничных позвонков, а также после пятого, при его соединении с крестцовой позвоночной зоной. Этому есть объяснение – канал в данном сегменте наиболее узкий, а вот нервные корешки такие же массивные, как и в остальных частях канала.
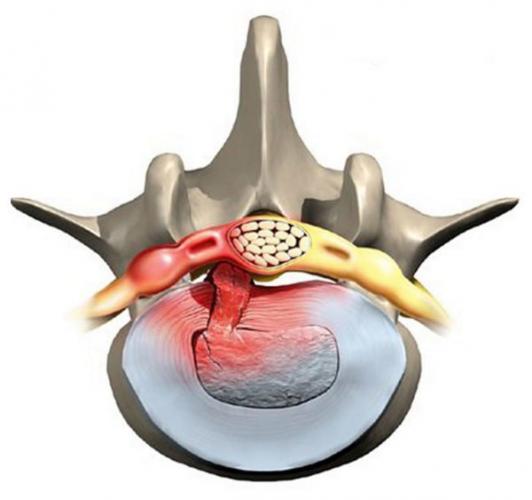
Важно! Межпозвонковая грыжа является очень опасной. Она сильно защемляет корешки, продуцируя тяжело переносимую боль, и одновременно оказывает давление на определенный участок спинного мозга. Это может окончиться параличом или полным нарушением мочеполовой функции.
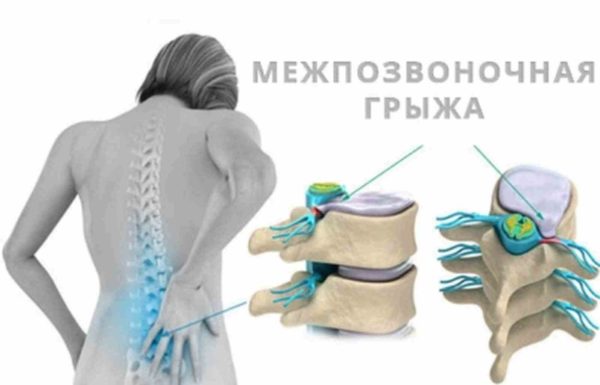
Визуальная симптоматика межпозвонковой грыжи известна многим пожилым людям:
- вставая из положения сидя пациент вынужден опереться на что-то рукой;
- при положении лежа на животе, боль стихает лишь, когда под живот что-то подложено (свернутое одеяло, подушка);
- если нужно что-то поднять, пациент не сможет наклониться, и вынужден будет присесть.
Радикулит – проявление остеохондроза
С остеохондрозом в виде его проявления связан еще один популярный недуг – поясничный радикулит. Боли при данном диагнозе имеют разный характер, они могут быть как острыми, так и тупыми, могут отдавать в ягодицы и ноги до уровня голени. Усиливаются болевые ощущения, когда меняется пространственное положение тела, а также во время кашля, чихания и любого усилия, требующего натуживания.
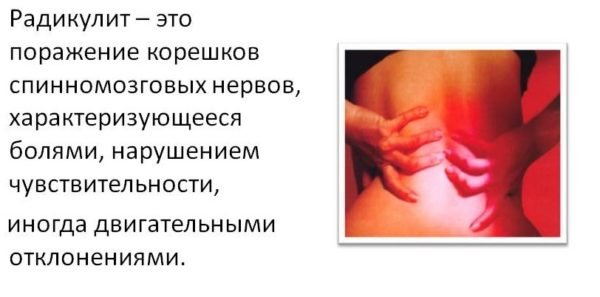
Кстати. Сопровождать боль от радикулита может онемение и жжение, покалывание и зуд. Могут болеть мышцы, а кожа становится гиперчувствительной.
Визуально симптоматика выражена следующим образом:
- осанка «ломается», пациент начинает сутулиться;
- изменяется походка, становится шаркающей;
- туловище во время ходьбы уходит вперед или в ту сторону, где меньше боль;
- нога, в которую боль отдает, остается в полусогнутом положении, до конца не разгибается;
- спинные мышцы в постоянном напряжении;
- поясница практически обездвижена.

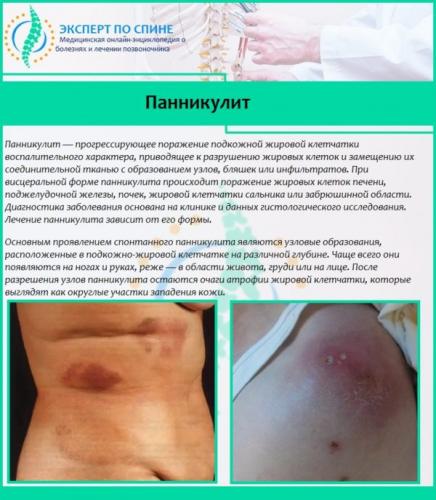
Совет. При обнаружении данных симптомов не стоит ставить себе диагноз и спешно приходить к выводу, что у вас радикулит. Именно такие симптомы может иметь и другое заболевание – панникулит, когда нарушены обменные движения подкожных жиров, и жировая клетчатка воспаляется. Также похожи симптомы поражения суставов.
Нельзя, говоря о радикулите, не упомянуть люмбаго или по-народному прострел. Он вполне может явиться проявлением радикулита. Чаще всего бывает у физически работающих тяжело пациентов, либо у тех, кто переохладился, побывав на сквозняке. Изредка люмбаго провоцирует инфекция. Характеризует начало болезни сильная боль, которая резко возникает, с трудом купируется и может длиться от нескольких дней до пары недель.
Если вы хотите более подробно узнать, какими причинами является тянущая боль в пояснице, а также рассмотреть патологии, вы можете прочитать статью об этом на нашем портале.




